Targeted Lung Denervation (AIRFLOW-2 trial)
Targeted Lung Denervation, 略してTLD
COPDに対するBronchoscopic interventionのひとつです.太めの気管支周囲にある副交感神経を焼く治療です.なのでその他のinterventionであるバルブやコイルとはコンセプトがそもそも異なります.
今回は,この論文の紹介

Int J Chron Obstruct Pulmon Dis. 2020 Nov 5;15:2807-2816. doi: 10.2147/COPD.S267409. eCollection 2020.
Two-Year Outcomes for the Double-Blind, Randomized, Sham-Controlled Study of Targeted Lung Denervation in Patients with Moderate to Severe COPD: AIRFLOW-2
AIRFLOW-2試験,ヨーロッパグループですが,アメリカが混じっています.
Blue Journalにのった論文(Am J Respir Crit Care Med. 2019 Dec 15;200(12):1477-1486. doi: 10.1164/rccm.201903-0624OC.)の2年フォローアップの内容です.
1:1のランダム割付,治療群 VS Sham群です.Sham群は同じ様に気管支鏡を入れてデバイスも接着させますが,電流は流れないという仕様です.この手の試験ではこのSham群がおけるので科学的妥当性は担保されます(日本ではやりにくそうな試験ですが).しかもDouble blind.術者も治療群なのかコントロールなのかわかりません.これが高熱量のRFAの治療なんかだと,治療群がはっきりわかってしまうのでSham群はおけないわけです.
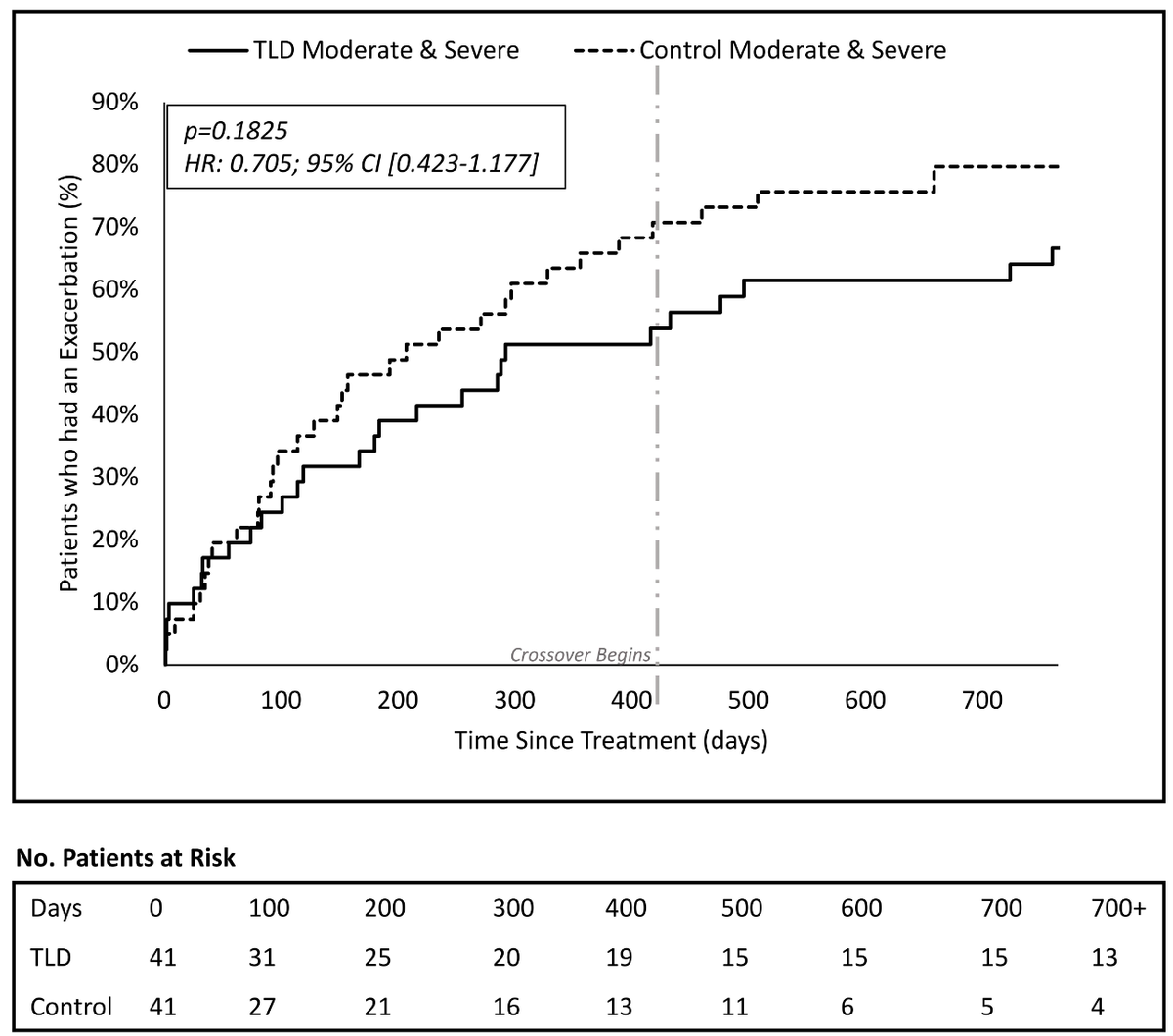
41人と41人にランダム割付されています.417日後からクロスオーバーが許されています.Sham群の患者がTLDをうけてよいことになっています.
Primary outcomeは12.5か月後までのSevere COPD exacerbationのTime to event (Log rank)で,HR 0.379, 95%CI 0.145-0.993, p=0.0394 (これはAJRCCMの先の論文の内容と同じ)
2年Follow-upまでのModerate and severe COPD exacerbationは,HR 0.705, 95%CI 0.423-1.177, p=0.1825
[感想]
TLDの発想は面白いが,Clinical impactがどこまであるのかがよくわからない.もう少しエビデンスが必要と思います.
AJRCCMの方の論文では,施行後3-6.5か月までのRespiratory event(Any grade)の率で比較していて70.7% vs 31.7% (p=0.0008)でTLDの方がよいという結論なのですが,この差を体感できるほどのQOLの差がでるのか,というのが疑問が残ります.
今回紹介の論文では2年フォローでModerate+SevereのCOPD増悪には有意差が示されなかったわけですが,途中でSham群の41人中20人がクロスオーバーしているのがまた解釈に困りますね.
いずれにしてもNが少ないので,これからの症例集積に期待ですね.